重症度を見極めるポイント
「大事な会議や試験の前になると、決まってお腹が痛くなって下痢をする…」
「便秘が続いてお腹が張って苦しいのに、スッキリしない日が何週間も続いている…」
「通勤電車の中で、急にお腹が痛くなったらどうしようと不安で仕方ない…」
このようなお腹の不調に、長期間悩まされていませんか? 特にストレスを感じる場面で症状が出やすい方は、過敏性腸症候群(Irritable Bowel Syndrome:IBS)かもしれません。
IBSは、大腸カメラなどで検査をしても、がんや炎症といった明らかな病気が見つからないにも関わらず、腹痛や腹部の不快感が続き、下痢や便秘などの便通異常を慢性的に繰り返す病気です。日本人の10~20%が罹患しているとも言われ、決して珍しい病気ではありません。しかし、その症状はご本人にとって非常につらく、日常生活に大きな支障をきたし、生活の質(QOL)を著しく低下させてしまうことがあります。
この記事では、ご自身の症状や生活習慣がIBSに関連していないかを知るためのセルフチェック、症状の重症度を見極めるポイント、そして専門医への相談や検査が必要となるケースについて詳しく解説します。
過敏性腸症候群(IBS)とは?
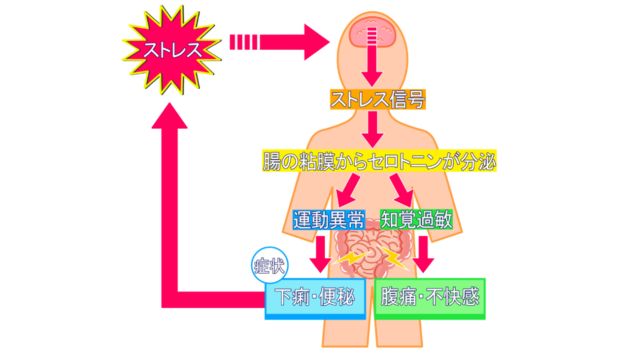
私たちの腸の動き(ぜん動運動)は、自律神経によってコントロールされています。しかし、強いストレス(精神的なものだけでなく、過労や睡眠不足、不規則な生活など身体的なものも含む)を感じると自律神経のバランスが崩れ、腸の動きが過剰になったり(下痢)、逆に動きが鈍くなったり、けいれんのような収縮を起こしたり(便秘や腹痛)します。これがIBSの主なメカニズムと考えられています(脳腸相関)。
特徴的なのは、腹痛や腹部不快感があり、それが排便によって一時的に軽快すること、そして下痢や便秘といった便通異常を伴うことです。症状は、通勤・通学中、試験や会議の前など、特定の状況で悪化することも少なくありません。繊細で几帳面、真面目で責任感が強い性格の方に多い傾向があるとも言われています。
まずはセルフチェック!あなたの症状や生活習慣は?

以下の項目について、ご自身の状況を振り返り、「はい」「いいえ」でチェックしてみましょう。
【過敏性腸症候群 関連チェックリスト】
- ・1か月以上、下痢または便秘が続いている
- ・よくお腹が痛くなり、下痢をする
- ・便秘が続き、排便前にお腹が痛むことが多い
- ・下痢と便秘を交互にくり返している
- ・コロコロとした硬い便しか出ない
- ・排便後も残便感がありスッキリしない
- ・通勤や通学の途中でよくお腹が痛くなる
- ・お腹が張ったり、ゴロゴロ鳴ったりする
- ・おならがよく出る
- ・食欲がない
- ・ハードワークが続いている
- ・仕事はデスクワークが多い
- ・生活が不規則である
- ・朝食を抜くことが多い
- ・運動不足だと感じる
- ・職場や家庭でストレスが多い
- ・普段ほとんど運動をしていない
- ・職場の異動や転職、進学など生活上の変化があった
- ・真面目で責任感が強い性格だ
- ・神経質で緊張しやすいほうだ
<チェック結果の考え方>
このチェックリストは、IBSの診断基準そのものではありませんが、「はい」の項目が多い方は、IBSの可能性があったり、IBSに関連する症状や生活習慣、ストレス要因を抱えているかもしれません。特に、1~8の症状に関する項目に多く当てはまる場合は注意が必要です。
【最重要】見逃さないで!受診が必要な「危険なサイン」
上記のセルフチェックでIBSが疑われる場合でも、絶対に自己判断はしないでください。 なぜなら、IBSと似た症状を引き起こす、より重篤な病気が隠れている可能性があるからです。
以下の「危険なサイン(アラームサイン)」が一つでも見られる場合は、IBS以外の病気(大腸がん、潰瘍性大腸炎、クローン病など)の可能性を考え、すぐに消化器内科を受診し、精密検査(特に大腸内視鏡検査)を受ける必要があります。
|
これらのサインは、体が発している重要な警告です。決して見逃さないでください。
重症度を見極めるポイント – 受診の目安は?
「危険なサイン」がない場合でも、IBSが疑われる症状によってどの程度お困りかによって、受診や治療の必要性が変わってきます。以下のポイントを参考に、ご自身の状況を判断してみてください。
1.日常生活への支障度(最も重要):
-
- 腹痛や便意への不安から、通勤・通学、仕事、学校行事、外出(買い物、旅行、会食など)が制限されていませんか?
- 症状のために、会議や試験に集中できない、好きな活動を楽しめないなど、 QOL(生活の質)が低下していませんか?
- 症状が続くことで、気分が落ち込んだり、不安感が強くなったりしていませんか?
- 日常生活への支障が大きいほど、専門的な治療が必要な状態(=重症度が高い)と考えられます。
2.症状の持続期間と頻度(国際的な診断基準より):
-
- IBSの国際的な診断基準(ローマⅢ基準など)では、「最近3ヶ月の間に、月に3日以上にわたってお腹の痛みや不快感が繰り返し起こり、かつ排便に関連する(排便で軽快する、排便回数や便の形状が変わるなど)特徴を示す」場合にIBSと診断されます。
- この基準に当てはまるような症状が長く続いている場合は、受診を検討しましょう。 (目安として1ヶ月以上続く場合も受診をおすすめします)
3.危険なサイン(アラームサイン)の有無(再確認):
-
- 前述の危険なサインがないか、もう一度確認しましょう。これらのサインがあれば、症状の程度に関わらず、最優先で医療機関を受診する必要があります。
ご自身の判断だけでなく、少しでも不安があれば、あるいは生活に支障を感じている場合は、遠慮なく消化器内科の医師にご相談ください。
過敏性腸症候群(IBS)のタイプ
IBSは、主に便の形状によっていくつかのタイプに分けられ、治療方針も異なります。
| 下痢型(IBS-D) | 突然の腹痛と共に、軟便や水様便を繰り返す。男性に多い傾向があります。 |
| 便秘型(IBS-C) | 排便回数が減少し、硬い便(ウサギの糞状)しか出ず、強くいきむ必要がある。残便感が強い。女性に多い傾向があります。 |
| 混合型(IBS-M) | 下痢と便秘を繰り返す。 |
| 分類不能型(IBS-U) | 上記のいずれにも明確に分類できないタイプ。 |
ご自身の症状がどのタイプに近いか把握しておくことも、医師とのコミュニケーションに役立ちます。
「もしかしてIBSかも?」と思ったら

セルフチェックで当てはまる項目が多い、日常生活に支障が出ている、あるいは危険なサインがある場合は、必ず消化器内科を受診してください。
なぜ検査が必要なのか?
IBSの症状は、大腸がん、炎症性腸疾患(潰瘍性大腸炎、クローン病)、感染性腸炎、甲状腺疾患など、他のさまざまな病気の症状と似ています。これらの重篤な病気を見逃さないため、そして正確な診断を下すために、検査は不可欠です。特に、腸の中を直接観察できる大腸内視鏡検査(大腸カメラ)は、他の病気がないことを確認する上で最も重要な検査です。
診断プロセス
クリニックでは、まず詳しい問診(症状、生活習慣、ストレス状況など)を行います。その後、必要に応じて血液検査、便検査、そして大腸内視鏡検査などを行い、他の病気の可能性を排除した上で、IBSの診断基準(ローマ基準など)に基づいて総合的に診断します。
「ただのストレスだろう」「体質だから仕方ない」と自己判断せず、まずは専門医に相談し、適切な検査を受けることが、症状改善への第一歩です。
過敏性腸症候群(IBS)の治療法
検査の結果、大腸がんなどの重篤な病気がなく、IBSと診断された場合は、まずは一安心です。IBSは治りにくい病気ではありません。適切な治療を行えば、症状をコントロールし、快適な日常生活を取り戻すことが可能です。焦らず、医師と相談しながら治療を進めましょう。治療の基本は以下の3つの柱です。
1.生活習慣の改善
-

- ・ストレスマネジメント: 十分な睡眠と休養を取り、リラックスできる時間を作りましょう。趣味や軽い運動もストレス解消に役立ちます。
- ・規則正しい生活: 食事の時間や睡眠時間を一定にし、生活リズムを整えることが自律神経の安定につながります。
- ・適度な運動: ウォーキングなどの軽い運動は、腸の動きを整え、ストレス解消にも効果的です。
2.食事療法

-
- ・基本: 3食を規則正しく、ゆっくりよく噛んで食べる。暴飲暴食、早食いを避ける。
- ・控えるもの: 高脂肪食、アルコール、カフェイン、香辛料などの刺激物、冷たい飲み物の摂りすぎは症状を悪化させることがあります。
- ・タイプ別:
- 便秘型: 水分と食物繊維(野菜、海藻、きのこ類など)を積極的に摂る。
- 下痢型: 消化の良いもの(おかゆ、うどん、白身魚、鶏ささみなど)を選び、脂っこいものは避ける。
- ・その他: 発酵食品(ヨーグルト、納豆など)は腸内環境を整えるのに役立つことがあります。特定の食品で症状が悪化する場合は、それを避けるようにしましょう。(近年、低FODMAP食が有効な場合もありますが、自己判断で行わず医師に相談してください)
-
3.薬物療法

生活習慣や食事の改善だけでは症状が良くならない場合に、薬物療法を行います。IBSのタイプや症状の強さに合わせて、以下のような薬が使われます。
- ・消化管機能調節薬: 腸の運動を整える薬。
- ・プロバイオティクス: 乳酸菌やビフィズス菌など、腸内環境を整える薬。
- ・高分子重合体: 便の水分バランスを調整し、便の硬さをちょうどよくする薬(下痢・便秘両方に使われる)。
- ・下痢型治療薬(セロトニン3受容体拮抗薬など): 腸の過剰な運動や知覚過敏を抑える薬。
- ・便秘型治療薬(粘膜上皮機能変容薬など): 腸からの水分分泌を促し、便を柔らかくする薬。
- ・抗コリン薬: 腸のけいれんを抑え、腹痛を和らげる薬。
- ・漢方薬: 患者さんの体質や症状に合わせて処方されることがあります。
- ・抗不安薬・抗うつ薬: ストレスや不安が強い場合や、他の治療で効果が見られない場合に検討されることがあります。
どの薬が適切かは、医師が患者さん一人ひとりの状態を診て判断します。
まとめ
過敏性腸症候群(IBS)は、腹痛や便通異常といったつらい症状を引き起こし、日常生活に大きな影響を与える病気ですが、決して「気のせい」や「治らない病気」ではありません。
セルフチェックは、ご自身の症状に気づくためのきっかけです。もし、チェックリストに多く当てはまったり、日常生活に支障を感じていたり、そして何よりも「危険なサイン」が見られたりする場合は、絶対に一人で悩まず、放置しないでください。
まずは消化器内科の医師にご相談いただき、正確な診断を受けることが大切です。適切な検査で他の病気がないことを確認し、ご自身のタイプや症状に合った治療(生活習慣の見直し、食事療法、薬物療法など)を行うことで、症状は改善できます。
当クリニックでは、診断から治療まで丁寧に対応しております。長引くお腹の不調にお悩みの方は、どうぞお気軽にご相談ください。一緒に症状改善を目指しましょう。










